Resumen
Introducción. La adenoidectomía es uno de los procedimientos quirúrgicos otorrinolaringológicos más frecuentes. Las amígdalas faríngeas (adenoides) ocupan, por lo general, una parte importante de la vía aérea durante la infancia y en muchos casos producen verdaderas obstrucciones que afectan el desarrollo craneofacial y psicomotriz del paciente por involucrar anomalías en la ventilación. De ahí la necesidad de retirarlas, procedimiento que en la mayoría de los casos se realiza en forma simultánea a la amigdalectomía. El principal riesgo de este procedimiento es el sangrado. Objetivo. Presentar la técnica de infiltración con vasoconstrictor del lecho adenoideo para la realización de adenoidectomía y valorar el sangrado final durante la cirugía. Material y métodos. Estudio descriptivo, observacional, prospectivo y transversal que incluye a 25 pacientes, seleccionados al azar y sometidos a adenoidectomía, en quienes se utilizó un vasoconstrictor local antes de la intervención, con valoración del sangrado postoperatorio. Resultados. Con este procedimiento, en todos los pacientes se encontró una disminución significativa del sangrado. Conclusiones. La infiltración del lecho adenoideo con lidocaína a 2% más adrenalina, aplicada antes de la realización de la adenoidectomía, provee un control efectivo de la hemostasia con sangrados mínimos, e incluso ausentes; asimismo, la analgesia es adecuada en el postoperatorio inmediato con mínimas repercusiones hemodinámicas.
Abstract
Introduction. Adenoidectomy is one of the otorhinolaryngologic surgical procedures most frequently realized. The pharyngeal tonsils (adenoids) occupy, generally, an important part of the aerial route during the childhood and in many cases produces true obstructions that affect the craniofacial and psychomotor development of the patient to involve anomalies in ventilation. Of there the necessity to retire them, procedure that in most cases is made in simultaneous form to tonsillectomy. Bleeding is the main risk of this procedure. Objective. To present the technique of infiltration with vasoconstrictor of the adenoid bed for the adenoidectomy accomplishment and to value the final bled one after surgery. Material and methods. Descriptive study, observational, crosssectional and prospective, that includes 25 patients, selected at random and put under adenoidectomy, in those who a local vasoconstrictor was used before the intervention, with valuation of postoperating bleeding. Results. With this procedure, in all the patients was a significant diminution of bleeding. Conclusions. The infiltration of the adenoid bed with 2% lidocaine more adrenalin, applied before the accomplishment of adenoidectomy, provides with an effective control of hemostasis with minimum bleeding, and even absent, with a good analgesia in the immediate postoperative period and a minimum of hemodynamic repercussions.
Introducción
Las adenoides, o amígdalas faríngeas, son un acúmulo de tejido linfático localizado en la parte más alta de la pared posterosuperior de la nasofaringe. Este tejido ocupa, por lo general, una parte importante de la vía aérea durante la infancia y en ocasiones llega a producir verdaderas obstrucciones que afectan el desarrollo del paciente en lo que respecta a su desarrollo craneofacial y psicomotriz debido a alteraciones en la ventilación. De ahí la necesidad de retirarlas, procedimiento que en la mayoría de los casos se realiza simultáneamente con la amigdalectomía, es decir la resección de las amígdalas palatinas.
Se han descrito varias técnicas para la resección de adenoides: legrado digital, uso de la legra de Beckmann o de la canastilla de Laforce, o bien maniobras para visualizar mejor el lecho adenoideo (empleo de endoscopios o de tracción del paladar blando con diversos instrumentos manuales, o en combinación con dispositivos eléctricos tales como el bipolar o la radiofrecuencia).
La principal complicación de la adenoidectomía es, sin duda, el sangrado. En la literatura mundial, existen ya referencias a opciones para la prevención y el manejo de esta complicación, entre ellas el uso de legras conectadas a radiofrecuencia o la tracción del paladar blando y la cauterización del lecho con bipolar. Aun con ello, no se encuentran reportes sobre uso de vasoconstrictor local en el lecho adenoideo antes de la aplicación de la adenoidectomía para disminuir el sangrado transoperatorio y postoperatorio. Esta técnica es de fácil realización y no requiere de equipos o instrumentos complicados, además de ser útil y de brindar ventajas al cirujano, al anestesiólogo y al paciente al disminuir el sangrado.
Anatomía de la amígdala faríngea
La amígdala faríngea se sitúa en la bóveda faríngea, entre las dos trompas de Eustaquio, en el espacio comprendido por detrás del tubérculo faríngeo. Se prolonga por las formaciones adenoides que bordean el pabellón de la trompa de Eustaquio y constituyen la amígdala tubaria o amígdala de Gerlach. Estas formaciones se unen también a la amígdala palatina y, como ésta, se reúnen con la amígdala lingual mediante formaciones de la misma naturaleza. Así es como se origina el círculo linfático de Waldeyer.
La amígdala faríngea, llamada también adenoides, está formada por muchos pliegues variables de tejido linfoide en la mucosa del techo y la pared posterior de la nasofaringe. Estos pliegues pueden ubicarse también en los recesos laterales de Rosenmüller, por detrás del orificio de cada trompa de Eustaquio.
Las acumulaciones linfoides en la nasofaringe pueden ser difusas o nodulares, y están revestidas por epitelio escamoso estratificado. Las invaginaciones fisuradas de este epitelio se asemejan a criptas, pero no son homólogas a las criptas verdaderas de las amígdalas palatinas. En la profundidad del tejido linfoide de la amígdala faríngea hay glándulas mucosas que pueden drenar en la mucosa superficial por medio de conductos que poseen diversas formas.1
La amígdala faríngea cuenta con una forma más o menos cuadrangular y presenta en la línea media una hendidura en cuyo fondo se encuentra la bolsa faríngea. A los lados de la hendidura, existen pliegues que adoptan direcciones variables, a veces en forma de abanico y en otras orientados de tal manera que, por su concavidad, se vuelven hacia la línea media para anastomosarse entre sí. Los pliegues se encuentran separados unos de otros por surcos menos profundos que la hendidura media.
La amígdala faríngea se aprecia desde el séptimo mes de vida fetal; crece en el niño y alcanza su máximo de desarrollo entre los 12 y los 14 años, para iniciar después su regresión, de manera que a los 25 años queda sólo la bolsa faríngea.
Esta glándula está formada por criptas que corresponden a los surcos que separan los pliegues con formación idéntica a la de la amígdala palatina.
Las arterias de las amígdalas faríngeas se originan en las ramas faríngeas de la arteria carótida externa. Estos vasos incluyen la arteria faríngea ascendente y las ramas palatinas menores de la arteria maxilar (maxilar superior) y las ramas palatinas de la arteria facial. La sangre venosa converge en los plexos faríngeos hasta la vena yugular interna. El drenaje linfático fluye hasta los ganglios retrofaríngeos antes de ingresar a los ganglios yugulares profundos. La inervación sensitiva proviene de las ramas nasofaríngeas de los nervios glosofaríngeo y vago.
Indicaciones para adenoidectomía
En los últimos años, han ocurrido pocos cambios en las indicaciones para la cirugía adenoidea desde que fueron implementadas por Bluestone y Paradise.2 Aunque esta cirugía no es difícil desde el punto de vista técnico, con frecuencia se practica en forma poco acertada debido a una selección incorrecta de los pacientes, o bien por una técnica quirúrgica inadecuada. La operación puede relacionarse con dificultades intrínsecas y acarrear complicaciones graves, por ejemplo sangrado con o sin compromiso respiratorio.
Las indicaciones reales de la cirugía se relacionan básicamente con la normalización de la función de la nariz o la garganta. Así pues, la obstrucción nasal provocada por las adenoides hipertróficas constituye una indicación para la intervención. La hipoacusia de conducción vinculada con otitis media serosa o secretora refractaria debida a obstrucción de las trompas de Eustaquio por las adenoides también constituye una indicación para adenoidectomía. (Tabla 1.)
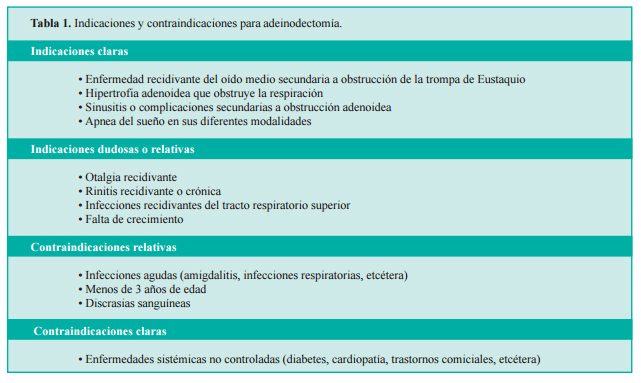
Complicaciones de la resección de adenoides
Como ya se mencionó, en la mayoría de las circunstancias la adenoidectomía suele realizarse al mismo tiempo que la amigdalectomía, aunque los tejidos adenoideos suelen estar atróficos en adultos, por lo que sólo se requeriría de una amigdalectomía (si está indicada clínicamente). La adenoidectomía se considera, por lo general, como una cirugía menor, pero es un procedimiento en el que se requiere anestesia general.3
Anestesia
La anestesia general es el método de elección para la adenoidectomía, mientras que la anestesia local, complementada con dosis pequeñas de narcóticos o tranquilizantes intravenosos, es útil en adultos que colaboran.
Entre las complicaciones más graves de la amigdalectomía o la adenoidectomía se encuentran las imputables a la anestesia. Incluso en condiciones controladas con todo cuidado, la anestesia puede acarrear mortalidad quirúrgica secundaria a compromiso respiratorio o paro cardíaco. En algunos reportes, se destaca que el índice global de mortalidad por anestesia general es de aproximadamente 1 por cada 1 560, con 20% de los decesos en niños.
El paro cardiorrespiratorio es consecuencia de sedación excesiva por medicaciones preoperatorias o anestesia operatoria inapropiadas que se administran sin ventilación adecuada. El compromiso respiratorio también puede derivar de obstrucción laríngea por la porción posterior de la lengua o de un control inadecuado de las secreciones. Los anestésicos locales poseen sus propios riesgos; incluso, las soluciones anestésicas leves pueden producir reacciones alérgicas o idiosincrásicas con respuesta imprevisible por parte del paciente. Las inyecciones accidentales de las soluciones en vasos importantes, y en la profundidad de los lechos amigdalinos o adenoideos, en ocasiones producen también paro cardiaco franco.4
Hemorragia
La incidencia global de hemorragia por amigdalectomía o adenoidectomía se calcula en menos de 1% de los casos. Algunos investigadores observaron, desde finales de la década 1960-69, que ocurría una hemorragia inmediata o dentro de las primeras 24 horas después de la cirugía en 1.4% de 10 000 pacientes, mientras que la hemorragia tardía se presentaba en 3.2%. No obstante, de los pacientes con hemorragia importante alrededor de 50% requirió de una intervención quirúrgica adicional.
Dolor postoperatorio
El dolor después de amigdalectomía o adenoidectomía suele ser menor en el paciente muy pequeño y aumenta de intensidad con la edad. Puede afectar la garganta o los oídos (otalgia referida). El mecanismo del dolor se atribuye a las terminaciones nerviosas sensoriales y al espasmo de los músculos faríngeos. El tratamiento consiste en medidas de sostén ajustando los analgésicos según sea necesario. La masticación temprana de alimentos sólidos disminuye los espasmos musculares y alivia eficazmente el dolor postoperatorio.5
Uso de anestesia local
La anestesia local se utiliza desde hace tiempo en cirugía otorrinolaringológica debido a su baja toxicidad, su facilidad de aplicación y su adecuada adaptación a un tipo de cirugía que se practica con frecuencia en el ambulatorio. Asimismo, se indica en urgencias o en pacientes con estado general precario (insuficiencia respiratoria y personas de edad avanzada). La anestesia local y la locorregional permiten realizar intervenciones quirúrgicas y conseguir, además, analgesia postoperatoria. También es posible combinar la anestesia general con la local para obtener mejores resultados desde el punto de vista hemostático.6
Los tipos básicos de anestésicos locales son los ésteres y las amidas (más numerosas). Entre los anestésicos de tipo éster se encuentra la procaína, y entre los de tipo amida la lidocaína, la bupivacaína y la escandicaína. El uso combinado de vasoconstrictores permite reducir la reabsorción sanguínea y aumentar la fijación neuronal. De ese modo, se aumenta la duración del bloqueo anestésico y se reduce la toxicidad de los anestésicos locales.
La sustancia más utilizada es la adrenalina, en concentración óptima de 1/200 000, por ser la más eficaz y la menos nociva; suele mezclarse con anestésicos locales en concentraciones variables (lidocaína a 2% [o 1/80 000]; lidocaína a 1% [o 1/100 000]; bupivacaína a 1/200 000). No debe sobrepasarse la dosis de 0.25 mg en adultos; ello corresponde a 50 mL del anestésico a 1/200 000, 25 mL a 1/100 000, o 20 mL a 1/80 000.
Deben extremarse las precauciones al inyectar los anestésicos en las proximidades de las arterias terminales, o en sitios en los que exista riesgo de espasmo arterial e isquemia (arteria central de la retina), sobre todo en niños.
Toxicidad
La toxicidad de los anestésicos locales inyectados en los lugares de acción es diferente de la toxicidad de las sustancias inyectadas por vía sistémica. Sólo la concentración plasmática es responsable de la toxicidad tras la absorción. Ello explica la relativa seguridad de los anestésicos locales inyectados correctamente y en dosis adecuadas. El peligro proviene, sobre todo, de la efracción vascular y de las sobredosis accidentales. Debido a la alta densidad capilar y a la rapidez de absorción, la inyección de anestésicos locales en mucosas puede generar concentraciones plasmáticas comparables a las de una inyección intravenosa.
La toxicidad sistémica de los anestésicos locales está ligada a su acción en los canales de sodio y afecta, por tanto, a los órganos que poseen muchas membranas excitables (por ejemplo, miocardio y cerebro). La toxicidad depende de la dosis inyectada, la eventual efracción vascular, el agente utilizado (procaína < lidocaína < ropivacaína < bupivacaína), la velocidad de inyección y el uso eventual de vasoconstrictores.
Anestesia por infiltración
Son varias las modalidades de anestesia local: transcutánea (cremas, ungüentos), por aspersión (aerosoles), por infiltración, troncular y regional.
La anestesia por infiltración consiste en inyectar un anestésico local directamente en los tejidos afectados para así realizar un bloqueo del campo operatorio. La infiltración debe acompañarse de pruebas de aspiración con la aguja en distintas posiciones. La inyección debe ser lenta para evitar una distensión dolorosa y traumática de los tejidos.
La anestesia por infiltración tiene la ventaja de ser sencilla, pero requiere una cantidad importante de anestésicos locales si la zona operatoria es extensa; en consecuencia, supone un riesgo de toxicidad no despreciable, aunque con frecuencia se le subestima. Si la sustancia anestésica incluye adrenalina, por lo regular el sangrado disminuye. En ocasiones se realizan punciones múltiples y dolorosas que deforman los bordes de los tejidos. Esto provoca que, en ciertos casos, la reparación de éstos sea difícil con un resultado estético aleatorio.6, 7
Anestesia local y amigdalectomía
En niños, la amigdalectomía se realiza siempre con anestesia general, frecuentemente con intubación nasotraqueal u orotraqueal. A menudo, el postoperatorio es muy doloroso debido a tres factores:
• Traumatismo quirúrgico, aunque no se ha demostrado la influencia de la técnica (disección o sludder).
• Miositis inflamatoria responsable de contracción refleja de los músculos faríngeos que desencadena dolor paroxístico durante la deglución.
• Infección.
Desde el punto de vista anatómico, la inervación de la región del anillo de Waldeyer depende del plexo faríngeo de Andersch, ramas del nervio glosofaríngeo que bordean la parte posterior del músculo estilofaríngeo.
Hasta hoy, sólo se ha propuesto una anestesia de contacto para conseguir analgesia en amigdalectomía. Esta técnica consiste en dispersar al final de la intervención una solución anestésica sobre la mucosa, en la base de implantación de las amígdalas. Cuando se aplica por inyección puede provocar accidente por sobredosis (debido a la intensa absorción de las mucosas), parálisis glótica y trastornos de la deglución por afectación de la faringe y la laringe.
Los autores del presente trabajo emplean bloqueo de las ramas mencionadas al comienzo de la intervención mediante la inyección de un anestésico local en tres puntos, situados respectivamente en:
• Pilar posterior. • Parte media del pilar anterior.
• Parte inferior del pilar anterior
Se inyectan entre 0.5 y 1 mL de bupivacaína a 0.125% o 0.25%, con adrenalina en cada punto y de cada lado, para un total de 3 a 6 mL sin exceder la dosis de 2 mg/kg. Estas inyecciones contribuyen con la disección de las celdas amigdalinas. No se ha establecido su efecto sobre la importancia del sangrado intraoperatorio y el desarrollo de eventos hemorrágicos posteriores. El bloqueo de las ramas de Andersch permite anestesiar las celdas amigdalinas sin ocasionar trastornos de la deglución. Con esta técnica, fácil de realizar y fiable, se consigue una analgesia postoperatoria con duración promedio de seis horas.6, 7
En el caso particular de las adenoides, no existen reportes sobre el uso de vasoconstrictor o de técnicas de anestesia local. Al respecto, el control tradicional de la analgesia se basa en AINE, mientras que la hemostasia se consigue sólo con aplicaciones de tapones hemostáticos o puntos en la base de la nasofaringe (punto de Passavant).
A continuación se presenta la experiencia de los autores en la realización de adenoidectomía con aplicación de anestesia local regional por infiltración, con el propósito de disminuir el sangrado transoperatorio y proveer de analgesia en el postoperatorio inmediato.
Objetivo general
Presentar la técnica de infiltración con vasoconstrictor del lecho adenoideo para la realización de adenoidectomía.
Objetivos particulares
• Valorar el sangrado final durante la adenoidectomía tras la infiltración anestésica con vasoconstrictor del lecho adenoideo.
• Valorar el estado analgésico en el postoperatorio inmediato a adenoidectomía tras la infiltración anestésica con vasoconstrictor del lecho adenoideo.
• Valorar los cambios en la frecuencia cardiaca durante la adenoidectomía tras la infiltración anestésica con vasoconstrictor del lecho adenoideo.
Material y métodos
El presente es un estudio descriptivo, observacional, prospectivo y transversal realizado entre enero y octubre de 2003 en la Clínica de Cirugía Facial y Cosmetología, localizada en la ciudad de Puebla. Se seleccionó al azar a 25 pacientes atendidos en este centro para someterlos a adenoidectomía, y a algunos de ellos (en forma simultánea) a amigdalectomía.
A todos los participantes se les aplicó previamente valoración clínica y radiológica para determinar la presencia de adenoides. La evaluación clínica consistió en interrogatorio dirigido a la patología obstructiva respiratoria y los eventos infecciosos; asimismo, se aplicó exploración física otorrinolaringológica detallada para corroborar la impresión diagnóstica.
Todos los pacientes cubrieron los requisitos de exámenes de laboratorio preoperatorios, evaluación radiológica y firma de consentimiento informado sobre los procedimientos.
Técnica de infiltración adenoidea
Durante el transoperatorio, el manejo de la anestesia local se realizó de la siguiente manera:
• Tras colocar al paciente en posición adecuada para la cirugía, se calculó la dosis de lidocaína a 2% más adrenalina (dilución, 1:200 000, Laboratorios Astra-Zeneca) para suministrar 3 mg/kg de peso a una dilución del vasoconstrictor de 1:200 000.
• Calculada la dosis, se aplicó bajo visión directa en la mucosa de la pared posterior de la nasofaringe (lecho amigdalino).
• Antes de realizar la adenoidectomía, se dejó por lo menos 15 minutos el anestésico en el lecho para lograr una hemostasia efectiva.
Luego de lo anterior, se retiraron las adenoides conforme con la técnica preferida por cada cirujano. Finalmente, se cuantificaron y compararon los resultados con atención especial en tres factores:
• Hemostasia: cuantificada en total de mL en el postoperatorio.
• Frecuencia cardiaca: valorando el aumento en el número de latidos cardiacos durante los primeros cinco minutos tras la aplicación.
• Analgesia postoperatoria: valorada mediante la Escala Afectiva Facial diseñada por McGrath.8, 9
Resultados
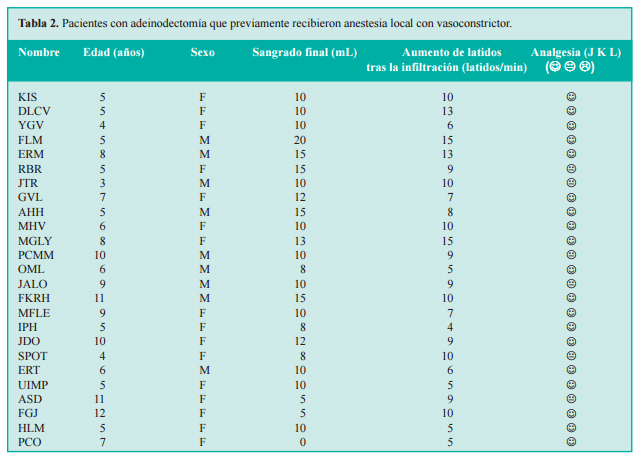
El rango de edad de los 25 participantes en el estudio fue de 3 a 12 años, con promedio de 8.9 años. Los efectos en cuanto a sangrado final y anestesia relativos a los pacientes adeinodectomizados que previamente recibieron anestesia local con vasoconstrictor se presentan en la tabla 2.
Discusión
Al examinar la literatura disponible, no se encontraron reportes sobre aplicación de anestesia local con vasoconstrictor en adenoidectomía. Algunos reportes tratan del uso de anestesia local en amigdalectomía combinada con infiltración, sobre todo para el manejo del dolor postoperatorio, pero no se identificó evidencia relacionada con el control de la hemostasia.
En el presente estudio, se esperaron 15 minutos antes de iniciar el procedimiento (tiempo en el que, por ejemplo, puede retirarse alguna de las amígdalas palatinas), pues de lo contrario la hemostasia es menor. Al inicio del estudio, la espera era de 10 minutos, pero se comprobó que el sangrado era mayor que cuando se optaba por una espera de 15 minutos.
Al igual que en cualquier otro procedimiento que implique aplicación por infiltración de un anestésico con vasoconstrictor, es necesario verificar que el bisel no se encuentre en algún vaso sanguíneo, ya que pueden originarse complicaciones, principalmente cardiovasculares. En este estudio, al aplicar correctamente el anestésico los cambios hemodinámicos fueron pocos, aun cuando siempre debe aplicársele con precaución.
Del total de participantes, 19 (76%) calificaron a la anestesia como buena, lo cual es de destacarse porque los pacientes eran pediátricos y podía esperarse de ellos confiabilidad al juzgar los efectos de la anestesia; los otros seis pacientes (24%) refirieron cierta molestia y calificaron de tolerable al procedimiento anestésico. Aunque la dosis ponderal usual de lidocaína a 2% varía de 1 a 3 mg/kg de peso, en el presente estudio se emplearon dosis de 3 mg/kg de peso para obtener un control analgésico adecuado sin repercusiones cardiovasculares.
Conclusiones
La infiltración con lidocaína a 2% más adrenalina en el lecho adenoideo, previa a la realización de adenoidectomía, provee de control efectivo de la hemostasia con sangrados mínimos, e incluso ausentes. Asimismo, proporciona una analgesia adecuada en el postoperatorio inmediato con mínimas repercusiones hemodinámicas.
Autores
Ramírez-Oropeza Fernando Juan
Otorrinolaringología y Cirugía Facial, Clínica de Cirugía Facial y Cosmetología, Puebla
Saynes-Marín Francisco Javier
Otorrinolaringología y Cirugía Facial, México, DF.
Estrada-Galicia María del Carmen
Anestesiología, Clínica de Cirugía Facial y Cosmetología, Puebla
Referencias
1. Quiroz GF. Anatomía humana. Porrúa, México, 1991; pp. 63-93.
2. Paradise J, Bluestone C, Bachman R, et al. Efficacy of tonsillectomy for recurrent throat infection in severely affected children. N Engl J Med 1984; 310: 674-83.
3. Cummings CW, Graney DO, Petruzzelli GJ. Otolaringology, head & neck surgery. Mosby, St. Louis, 1998.
4. Epstein MB. Evolución preoperatoria de las vías respiratorias del paciente otorrinolaringológico. En: Benumof JL. Clínicas de anestesiología de Norteamérica. McGraw-Hill Interamericana, México, 1993.
5. Kanner R. Secretos del tratamiento del dolor. McGraw-Hill Interamericana, México, 1997.
6. Martin C, Novaez ML, Prades JM. Anestesia local y regional en otorrinolaringología En: Otorrinolaringología. Editions Scientifiques et Médicales Elsevier, Paris, 2002.
7. Morrow WKF, Morrison JD. Anestesia en cirugía ocular y otorrinolaringología. Salvat, Barcelona, 1978.
8. McGrath PA. Pain in children: nature, assessment and treatment. Guilford Press, New York, 1990.
9. Aldrete JA. Tratado de algiología. JGH Editores, México, 1999.
Guardar
Guardar
Guardar
Guardar